


急性胰腺炎是多种病因导致胰酶在胰腺内被激活后引起胰腺组织自身消化、水肿、出血甚至坏死的炎症反应。临床以急性上腹痛、恶心、呕吐、发热和血胰酶增高等为特点。病变程度轻重不等,轻者以胰腺水肿为主,临床多见,病情常呈自限性,预后良好,又称为轻症急性胰腺炎。少数重者的胰腺出血坏死,常继发感染、腹膜炎和休克等,病死率高,称为重症急性胰腺炎。临床病理常把急性胰腺炎分为水肿型和出血坏死型两种。
常见病因:本病病因迄今仍不十分明了,胰腺炎的病因与过多饮酒、胆管内的胆结石等有关。1.梗阻因素:由于胆道蛔虫、乏特壶腹部结石嵌顿、十二指肠乳头缩窄等导致胆汁反流有关。2.酒精因素:长期饮酒者容易发生胰腺炎,在此基础上,当某次大量饮酒和暴食的情况下,促进胰酶的大量分泌,致使胰腺管内压力骤然上升,引起胰腺泡破裂,胰酶进入腺泡之间的间质而促发急性胰腺炎。
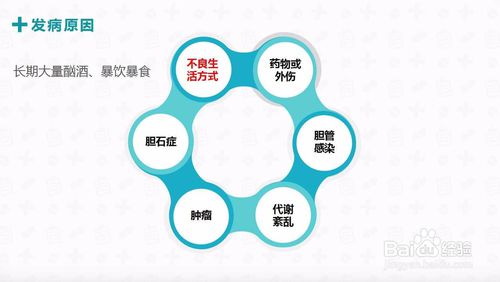
还有一些胰腺血管梗阻、外伤、感染因素、代谢性疾病,其他因素如药物过敏、血色沉着症、遗传等。
临床表现:急性水肿型胰腺炎主要症状为腹痛、腹痛:为最早出现的症状,往往在暴饮暴食或极度疲劳之后发生,多为突然发作,位于上腹正中或偏左。疼痛为持续性进行性加重,似刀割样。疼痛向背部、胁部放射。若为出血坏死性胰腺炎,发病后短暂时间内即为全腹痛、急剧腹胀,同时很快即出现轻重不等的休克。常伴有恶心、呕吐、发热,而出血坏死型胰腺炎可出现休克、高热、黄疸、腹胀以至肠麻痹、腹膜刺激征以及皮下出现淤血斑等。
诊断与鉴别诊断:诊断根据2018年美国胃肠病学会(AGA)急性胰腺炎诊断标准至少符合两项;典型腹痛;血清淀粉酶或血清脂肪酶升高超过正常上限的3倍;和或影像学ct扫描提示有胰腺炎的表现。
急性胰腺炎应与下列疾病鉴别:
1.消化性溃疡急性穿孔
有较典型的溃疡病史,腹痛突然加剧,腹肌紧张,肝浊音消失,X线透视见膈下有游离气体等,可资鉴别。
2.胆石症和急性胆囊炎
常有胆绞痛史,疼痛位于右上腹,常放射到右肩部,Murphy征阳性,血及尿淀粉酶轻度升高,B超及X线胆道造影可明确诊断。
3.急性肠梗阻
腹痛为阵发性,腹胀,呕吐,肠鸣音亢进,有气过水声,无排气,可见肠型,腹部X线可见液气平面。
4.心肌梗死
有冠心病史,突然发病,有时疼痛限于上腹部,心电图显示心肌梗死图像,血清心肌酶升高,血尿淀粉酶正常。
治疗:急诊给予禁食和胃肠减压、建立静脉通路防治休克,改善微循环、解痉、止痛,抑制胰酶分泌,抗感染,营养支持,预防并发症的发生,必要时加强重症监护的一些措施,重症坏死性胰腺炎必要时要考虑手术治疗等。
急性胰腺炎预后:急性胰腺炎的病死率约10%,几乎所有死亡病例均为首次发作。出现呼吸功能不全或低钙血症提示预后不良。重症坏死性胰腺炎的病死率达50%或更高,手术治疗可使其降至20%左右。
如何早期发现急性胰腺炎?
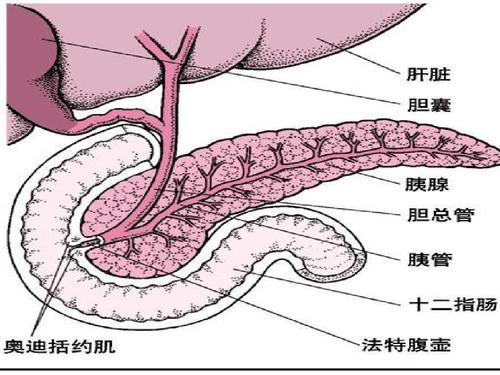
胰腺是重要的消化器官之一,是人体内最大的消化腺,位于胃的后面,其主要生理功能是代谢及消化作用。暴饮暴食后或胆结石等病因引起胰管内胰酶活化,并逸脱到间质,引起胰腺自身消化的炎症。急性胰腺炎发生后,胰液外逸,胰液内含有多种消化酶,具有很强的消化作用,会使胰腺及其周围组织遭到破坏,从而造成严重后果...严重上腹痛剧烈疼痛,呈束带状向后背放射,存在胆道疾病、暴饮暴食、酗酒等因素,要及时就医,明确诊断,及时治疗。
怎样预防急性胰腺炎?
因为约有半数的急性胰腺炎病人合并有胆道疾病,因此,防治胆道病变或结石显得尤为重要。其次是不要暴饮暴食与酗洒、过度劳累、熬夜、感染、ERCP检查操作等。
(供稿:郑州颐和医院急救站 纪明军)

郑州市紧急医疗救援中心 Copyright © 2005-2020 zzemss.com All Rights Reserved
邮编:450047 信箱:zhengzhou120@126.com 备案号:豫ICP备11010920号-1 投诉建议
技术支持:河南维康软件有限公司 技术支持电话:0371-66855655  豫公网安备 41010702002377号
豫公网安备 41010702002377号